الإنعاش القلبي الرئوي
| د. محمد عيد التركماني |
| المساهمة الرئيسية في هذا المقال |
دعم الحياة الأساسي (الإنعاش القلبي الرئوي CARDIOPULMONARY RESUSCITATION (CPR))
التعريف definition
طريقة وخطة التدبير الأولى لأي شخص لا يبدي استجابة
الإمراضية etiology
أي حادث قلبي cardiac عصبي neurologic، أو انسمامي toxicologic والحوادث المختلفة التي تؤدي إلى تقليل الإدراك diminished responsiveness أو توقف النبض loss of pulse. اضطراب النظم البطيني ventricular rhythm disturbance هو السبب الأكثر شيوعاً لتوقف القلب cardiac arrest.
أشيع آلية إمراضية لحدوث اللانظميات القلبية الخطيرة serious cardiac dysrhythmia هي الأسباب المتعلقة بالإقفار (نقص التروية) ischemia-related وخاصة نقص التروية المتعلق بأمراض الشرايين الإكليلية coronary artery disease]] ( CAD]]) أو الآفات التشريحية القلبية الأخرى خاصة اعتلال العضلة القلبية cardiomyopathy.
التظاهرات السريرية clinical presentation
أي مريض لديه قصة نقص إدراك diminished responsiveness والذي يحدث عادة بشكل مفاجئ.
التشخيص diagnosis
التشخيص السريري في البداية والخطوة الأولى حقيقية هي تقييم استجابة المريض assess the responsiveness للتأكد من كونه فعلاً غير مستجيب unresponsive وليس نائماً asleep وحسب. ويتم ذلك من خلال مناداته (مخاطبته) أو هزّ المريض برفق، لكن يجب الحذر من هز المريض في حال كان لديه أذية رضية خطيرة serious traumatic injury خاصة في العمود الرقبي cervical spine.
المعالجة treatment
بعد التأكد من أن المريض فعلا لا يستجيب unresponsive، طلب النجدة هو الخطوة التالية (رقم الاتصال 911 في أميركا).
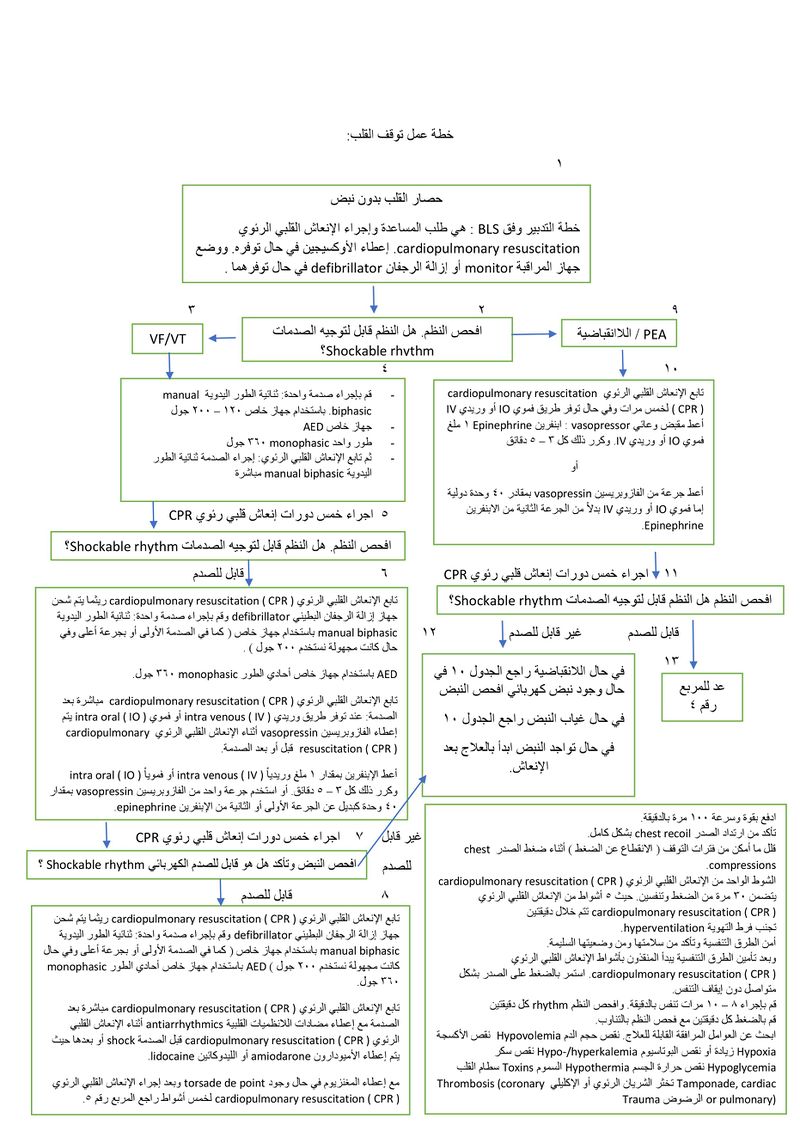
على الرغم من ضرورة التحقق من النبض pulse، لكن USMLE وجمعية القلب الأميركية the American Heart Association ( AHA ) لا تريد من الطبيب أن يقوم بذلك بشكل (عفوي) دون القيام بتخطيط القلب الكهربائي واستخدام مزيل الرجفان القلبي والأدوية القلبية، لا يمكن لمسعف واحد أو حتى مسعفين من رجال الإنقاذ أن يقدما لمريض مصاب بلانظميات قلبية خطيرة serious dysrhythmia أكثر من الضغط على جدار الصدر chest compressions وفتح الطريق الهوائية opening the airway.
إذا أصيب المريض باللانظميات خطيرة serious dysrhythmia كتوقف القلب (اللاانقباضية) asystole أو الرجفان البطيني ventricular fibrillation، يفترض ألا يكون المريض قادراً على العيش إذا لم يعد قلبه للعمل خلال 10 دقائق. إن الضغط على جدار الصدر Chest compressions يدعم الأعضاء الحيوية الهامة vital organs لكن لا يعيد اللانظميات arrhythmia إلى نظم جيبي طبيعي normal sinus
التعليمات التي تؤكد عليها جمعية القلب الأميركية the American Heart Association ( AHA)
- الإنعاش القلبي الرئوي cardiopulmonary resuscitation ( CPR) الجيد عالي النوعية مع مواصلة الضغط على جدار الصدر chest compression بدون انقطاع بعمق (5 سم – 2 إنش) و بمعدل 100 ضربة بالدقيقة.
- نقص الفترة الفاصلة بين التوقف عن الضغط على الصدر chest compression وإجراء الصدمة الكهربائية shock delivery.
- تجنب التهوية الزائدة فقد تكون ضارة. أصبحت الـ ABC الآن وفقاً للإرشادات الحديثة CBA باستثناء المولودين حديثاً.
- عدم اجراء التنفيسين الإنقاذيين rescue breaths يسمح بإجراء ضغط الصدر chest compressions بشكل باكر. إجراء ضغط الصدر chest compressions وإزالة الرجفان القلبي defibrillation بشكل باكر عناصر أساسية في الإنعاش القلبي الرئوي cardiopulmonary resuscitation.
- انظر، اسمع، استشعر التنفس.
- قم بفحص النبض خلال 10 ثوان، إذا تأكدت من غياب النبض ابدأ بضغط الصدر chest compressions بعد أن تطلب الطوارئ 911.
- لا تقم بإجراء الأنفاس الإنقاذية أولاً حيث تبين أن التأخر في إجراء ضغط الصدر الفعال chest compressions يؤدي إلى زيادة نسبة الوفاة.
- يجب عدم القيام بمناورة دفع الفك jaw thrust لأن ذلك من شأنه أن يؤخر إجراء ضغط الصدر chest compressions.
- بعد طلب المساعدة يتم وضع المريض على سطح ثابت ومسطح، ويتم قلب المريض بحيث يكون وجهه للأعلى. تأكد من وجود النبض من خلال جسه لمدة 5-10 ثواني في الشريان السباتي carotid artery، في حال غياب النبض قم بالضغط على الصدر chest compressions بمعدل 100 مرة بالدقيقة ادفع بقوة وسرعة. عند البالغين يجب إجراء 30 ضغطة ومن ثم مرتين تهوية، بغض النظر عن وجود واحد أو اثنين من رجال الإنقاذ.
- عند الأطفال يتم إجراء 30 ضغطة ومرتين تهوية في حال وجود منقذ واحد فقط ويتم إجراء 15 ضغطة ومرتي تهوية في حال وجود رجلي إنقاذ. عمق الضغط 5 سم أي 2 إنش.
خطوات إجراء الإنعاش القلبي الرئوي
المصدر
USMLE Step 2 CK l Internal Medicine lecture notes 2017 chapter 10 Emergency Medicine pages 343 – 344 – 345.